今回は、日本で新たに臨床研究が始まった出生前診断についてお伝えします。高齢出産、不妊治療に関わる方や、それらに興味がある方は、ぜひ読んでください。
まずは、今、受けることができる検査についてご説明します。
超音波検査から新型出生前診断(NIPT)まで
Designed by Yanalya / Freepik
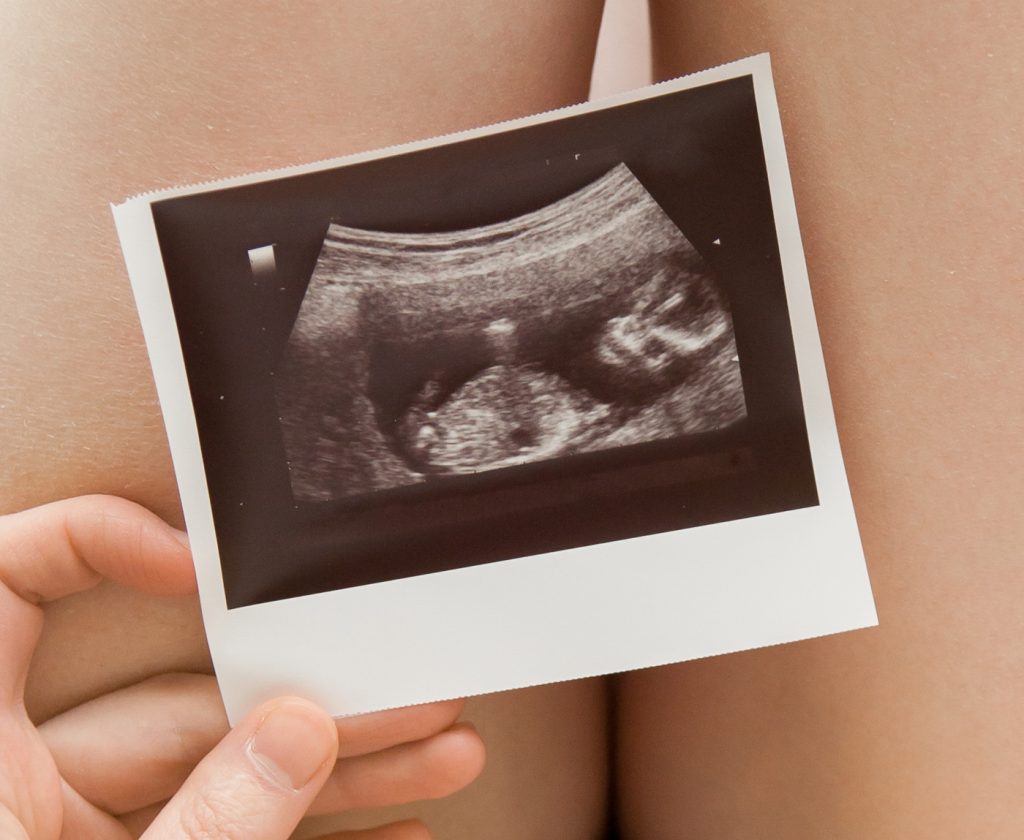
お腹の中にいる赤ちゃんの健康診断を「出生前診断」と言います。
その名のとおり、生まれる前なので出生前(しゅっしょうまえ)です。代表的な検査方法は以下のものがあります。
主な出生前診断
- 超音波検査(エコー)
- 羊水検査
- 絨毛検査
- NIPT
一番上の「超音波検査」は、妊娠して産婦人科へ通い始めれれば、必ず行う検査です。お腹にエコーをあて、胎児の大きさを測ったり、動いている様子を見たり、奇形や病気がないかを外観から判断します。
続いての「羊水検査」「絨毛検査」「NIPT」は、外観からはわからない、遺伝子(染色体)に異常がないかを調べる検査です。超音波検査は妊娠期間中何度も検査ができますが、これらの染色体検査は検査できる時期が決まっています。
- 絨毛検査 妊娠11〜14週
- 羊水検査 妊娠16週以降
- NIPT 妊娠10〜15週
絨毛検査と羊水検査はお腹に針を刺して採取した細胞を培養するので、検査結果がでるまでおよそ2週間かかります。NIPTは、2013年に日本で臨床検査として始まったばかりの新しい検査方法で、母親の腕から採取した血液から胎児由来のDNAを調べるのですが、結果が出るのが早く、1週間程度でわかります。
これらの検査でわかる先天性疾患は、以下の3つです。先天性とは「生まれ持って」という意味で、妊娠中の赤ちゃんの病気を、先天性疾患(せんてんせいしっかん)と言います。また、染色体を見るので赤ちゃんの性別もわかります。
主な染色体異常(先天性疾患)
- 21トリソミー(ダウン症候群)
- 18トリソミー(エドワーズ症候群)
- 13トミソリー(パトウ症候群)
*18トミソリー、13トミソリーは特に症状が重く、流産したり、死産になる場合が多く、無事誕生しても寿命は数ヶ月から1年以内だと言われている。
受精直後、受精卵の染色体を検査する「着床前スクリーニング」
さて、いよいよ本題へと入ります。
その前に質問です。
妊娠とは、どのタイミングから妊娠と呼ぶと思いますか?
妊娠は、精子と卵子が出会った瞬間ではありません。
精子と卵子が出会うと受精卵と呼ばれるものになり、1週間から10日ほどかけて、細胞分裂しながら卵管から子宮へと移動します。そして、子宮の壁に受精卵がくっつくのです。これを「着床(ちゃくしょう)」といい、この時点を妊娠成立としています。
着床した受精卵は、子宮の壁に根を生やしながら、胎芽(たいが)と呼ばれる、小さな袋になります。このときの根を絨毛(じゅうもう)と呼びます。胎芽は「芽」と表記されるように、まだ小さな芽先のようなもので、人間の形はしていません。
根や芽。まさに植物の種が芽を生やしたばかりのような状態です。

現在、臨床試験として実施されているNIPTは、出生前診断としては最も早い週数でできる検査です。胎芽が絨毛を生やし、母親から栄養をもらうための胎盤が作られ、人の形をし始める胎児(たいじ)へと成長する、妊娠10週目以降から検査可能になります。
そしてさらに、これよりも早い出生前診断の研究が、日本産科婦人科学会により行われ始めたのです。
それが、着床前スクリーニングです。
精子と卵子が出会い、受精卵になり、それが子宮に着床する前に検査を行うのです。要は、妊娠成立前に行うという、これ以上無いほどに早い段階で行われる出生前診断です。いや、むしろ妊娠前診断と呼ぶべきなのか……。
検査は人工授精の受精卵限定
共同通信に、日本産科婦人科学会へのインタビュー記事が掲載されていましたので、そのなかから一部引用しながらご紹介します。
Q (着床前スクリーニングとは)どういう手法ですか。
A 人工授精させた受精卵を、数回分裂した初期段階まで育ててから一部の細胞だけを取り出して調べ、異常がないものだけを子宮に戻し、出産を試みます。受精卵の染色体は本来2本ずつなのですが、女性の年齢が高くなるにつれ、これが3本に増えたり1本に減ったりする異常が多くなるのです。異常は流産の原因になる可能性があるとされ、不妊治療の医師らで構成する日本受精着床学会では、流産の原因の6~7割が染色体異常だとみています。検査することで、女性にとって心身のダメージが非常に大きい流産を減らせると期待されています。
【Q&A】受精卵検査に流産予防の期待 「命の選別」の懸念も | 2017/2/27 – 共同通信 47NEWS
(【追記】記事公開終了しました)
Q 臨床研究は、どのような人を対象にするのですか。
A 35~42歳の女性で、3回以上の体外受精で妊娠しなかった人や、流産を2回以上経験した人など計180人を対象に、まず先行研究を実施します。6施設で行われますが、東京女子医大、名古屋市立大、藤田保健衛生大(愛知県)、IVF大阪クリニック(大阪府)とセント・ルカ産婦人科(大分市)。残る1施設は施設名の公表に同意していません。
【Q&A】受精卵検査に流産予防の期待 「命の選別」の懸念も | 2017/2/27 – 共同通信 47NEWS
(【追記】記事公開終了しました)
35歳以上の高齢妊娠・出産は、染色体異常が原因で流産しやすい
要点をまとめると……
- 35歳以上の女性は、染色体異常がおきやすい
- 流産の主な原因は、染色体異常である
- 流産が続くと、女性の身体と心に大きなダメージ与える
- 命の選別につながるのでは、と倫理的な懸念点がある
ということです。
高齢出産に挑むとなると、残り期間が限られているため、「なかなか妊娠できない」「すぐに流産してしまう」ということを繰り返している余裕はありません。今のところ、先にご説明したNIPTも、この着床前スクリーニングも、35歳以上を対象としています。高齢出産に限って実施しているのです。
「命の選別をするのか!」と非難する声もあるそうですが、当事者にとっては、とても深刻な問題であり、繊細な問題です。命の選別(=スクリーニング)については、安易に声をあげるのではなく、しっかりと状況を知った上で、考えて行くべきかと思います。
高齢出産についても、昔と今とでは社会の状況が変わっていますので、「もっと早く産まないから、そんなことに……」なんてネガティブな考えについても、慎重に意見すべきですね。
とにかく妊娠・出産をとりまく状況は、日々変化・進化しています。みなさんは、どう思いますか?
























